PARODONTOLOGIA

PARODONTOLOGIA
La parodontologia è quella branca dell’odontoiatria che si occupa della cura e della prevenzione del parodonto, cioè l’insieme dei tessuti, molli e duri che circondano il dente ( il cemento radicolare, il legamento parodontale, l’alveolo e l’osso alveolare) e che, in condizioni di salute, assicurano la sua stabilità all’interno del cavo orale. L’obiettivo è quello di mantenere in salute i tessuti di supporto di denti e impianti contribuendo a salvaguardare la dentatura naturale, la migliore che esista, e conservare o migliorare il comfort, la funzione masticatoria, la fonazione e l’estetica. Le malattie parodontali e perimplantari sono di tipo multifattoriale. Riconosciamo innanzitutto un’ eziologia batterica a cui si associano co-fattori importanti come lo stile di vita, lo stress, il fumo e le patologie croniche.
Per noi professionisti lo scopo è far intraprendere al paziente un percorso mirato non solo alla conservazione degli elementi dentari, ma anche e soprattutto, a migliorare gli stili di vita, a fidarsi e affidarsi al suo specialista per sentirsi facente parte di una squadra con una visione condivisa. Il successo della terapia spesso non è altro che il risultato di una stretta collaborazione di tutto il team.
Le malattie parodontali si dividono in gengiviti e parodontiti mentre quelle perimplantari si dividono in mucositi e perimplantiti.
La gengivite
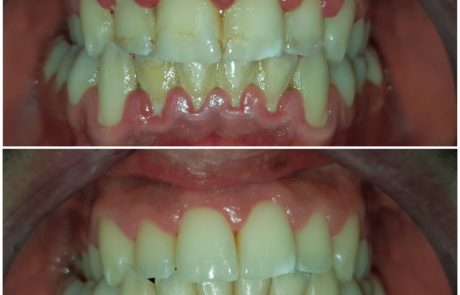
E’ un’infiammazione marginale della gengiva dovuta a formazione di placca batterica. Spesso manovre di igiene inadeguate o strumenti inappropriati non ne consentono una rimozione completa dalla superficie del dente e con il passare del tempo essa si stratifica sempre di più, formando dapprima uno strato molle che, successivamente, calcifica (il tartaro). Esistono diversi livelli di gravità di gengiviti e la sintomatologia varia dal gonfiore e sanguinamento durante lo spazzolamento, a quello spontaneo, accompagnato da dolore e bruciore gengivale. La gengivite, se trattata, prevede già dopo una o due sedute di igiene dentale una guarigione completa dei tessuti gengivali nell’arco delle due settimane successive, ma se non trattata evolve frequentemente in parodontite.
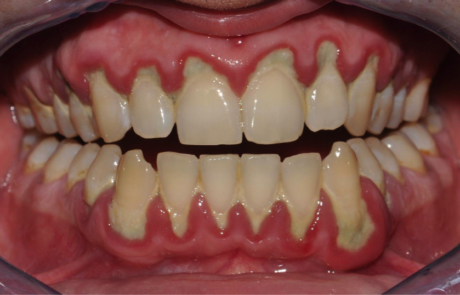
La parodontite
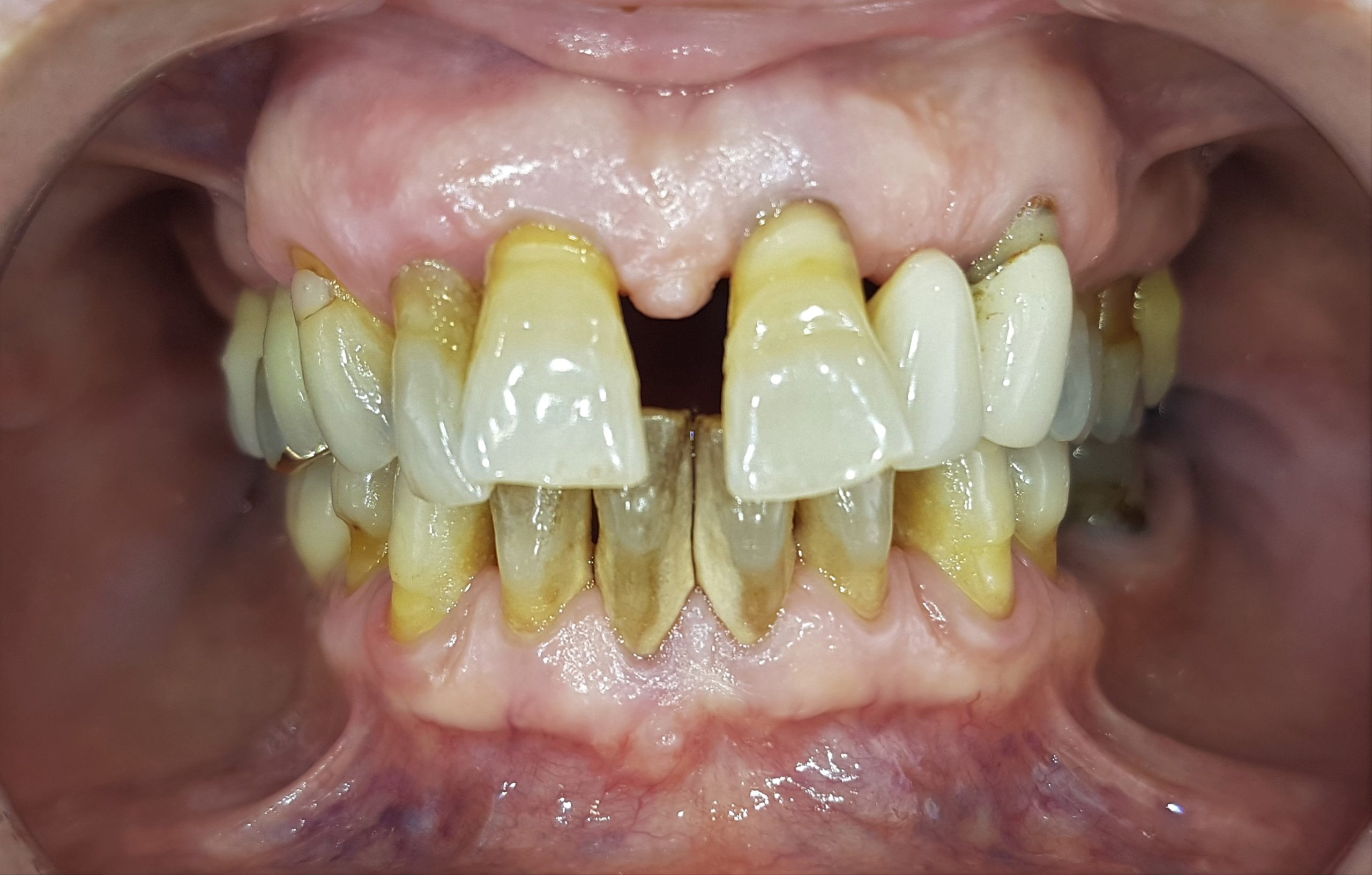
E’ l’infiammazione cronica e irreversibile del parodonto e prevede una classificazione e una stadiazione molto differente nelle sue varie forme in cui si presenta. Generalmente porta a una migrazione delle gengive in senso apicale (recessioni, perdita delle papille interdentali con formazione dei “triangoli neri”), a uno sventagliamento degli elementi dentari, a una mobilità accompagnata spesso da dolore e sanguinamento e alla fine alla perdita dell’elemento dentario. Anche nella parodontite, oltre alla causa batterica e alla suscettibilità individuale, agiscono innumerevoli fattori che ne anticipano l’insorgenza, ne ritardano la guarigione o ne aumentano la gravità. Per citare qualche esempio, il fumo agisce rallentando i tempi di guarigione e rendendola, inoltre, incompleta. Gli studi dimostrano come patologie importanti su base autoimmune e di tipo cronico, come il diabete, innescano un circolo vizioso in pazienti parodontali dove entrambe le patologie concorrono simultaneamente peggiorando il quadro clinico del paziente. La percentuale di prevalenza delle malattie parodontali è molto alta, si stima che all’incirca il 60% della popolazione adulta ne sia affetta e l’età di insorgenza varia dai 38 ai 48 anni.
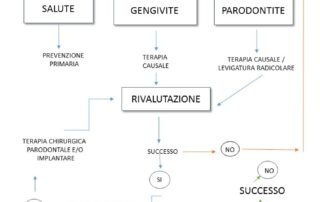
Diagnosticare e curare la parodontite
E’ semplice, e noi agiamo da letteratura, secondo precisi protocolli che fanno parte della quotidianità. Lo screening per la parodontite impiega non più di due minuti, prende il nome di PSR e consiste nel ricercare con una sonda eventuali tasche parodontali che ne comproverebbero la diagnosi, ulteriormente supportata da piccole radiografie digitali endorali per evidenziare segni di riassorbimento osseo. Questi sono gli unici esami che ci permettono di avere la certezza della presenza della parodontite; sono altamente affidabili e per nulla invasivi.
Una volta diagnosticata la parodontite si entra nella fase attiva di cura della stessa, attraverso un protocollo che prevede:
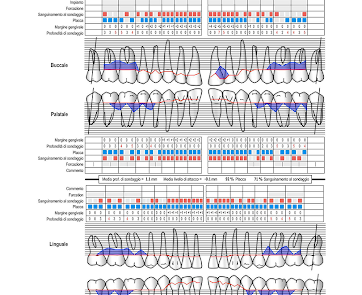
- la raccolta dei dati come le fotografie e la compilazione della cartella clinica parodontale che ci permettà di misurare le tasche parodontali e l’infiammazione per poter monitorare nel corso del tempo eventuali variazioni;
- la rimozione del tartaro sopragengivale
- la rimozione del biofilm e del tartaro radicolare in più sedute a seconda della necessità
successivamente il protocollo prevede una fase passiva che comprende controlli periodici fino a una nuova fase di rivalutazione.
Talvolta in alcuni siti si può ricorrere alla chirurgia parodontale per correggere i difetti parodontali ed eventuali tasche residue, tutto al fine di avere un risultato migliore e più stabile nel tempo.
Con la parodontite, una guarigione con “restitutio ad integrum” dei tessuti originari non è ottenibile; l’obiettivo è però arrivare ad una fase di “quiescenza” della malattia e stabilità della progressione, che può essere o meno duratura nel tempo a seconda della costanza del paziente nei controlli periodici e nelle manovre di igiene domiciliare.
La mucosite
E’ una infiammazione reversibile della gengiva che circonda l’impianto. Paragonata alla gengivite in presenza di un dente naturale, anche la mucosite è completamente reversibile e clinicamente si osserva un arrossamento, edema, gonfiore e sanguinamento della zona interessata non sempre accompagnata da dolore.
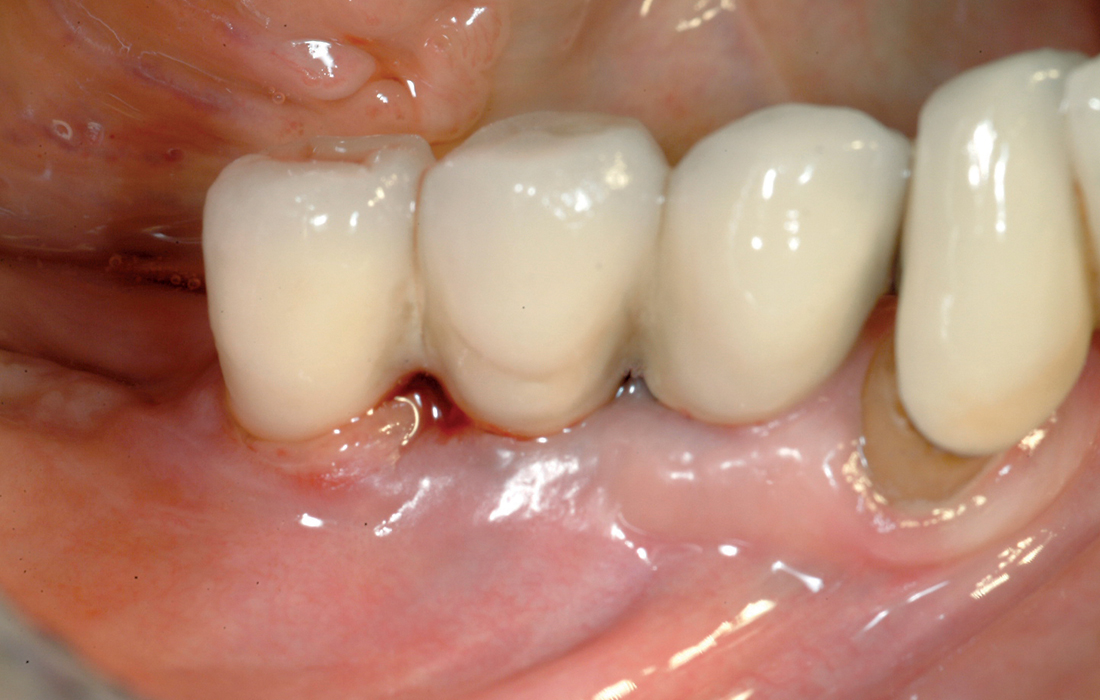
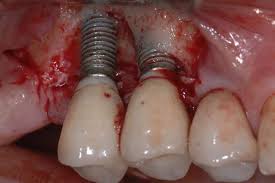
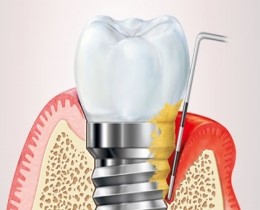
La perimplantite
E’ un processo infiammatorio cronico e irreversibile dei tessuti che si instaura, a volte, in presenza di un impianto dentario. La perimplantite porta a una perdita progressiva di supporto osseo con sintomatologia e decorso pressoché sovrapponibile a quello della parodontite ma che porta spesso ad una percentuale di perdita dell’elemento implantare molto più alta dovuta all’assenza, intorno all’impianto, del legamento parodontale, barriera di difesa in più degli elementi dentali naturali.
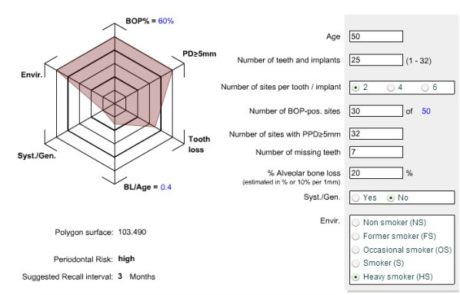
PERIODONTAL CHARTING AND PERIODONTAL RISK ASSESMENT